Первичный иммунодефицит, связанный с мутацией в DOCK-8
Мальчик 3 лет, в июле 2013 г поступил в дерматологическое отделение Our Lady's Children's Hospital (Ирландия) в связи с тяжелым течением распространенной формы контагиозного моллюска*. К моменту поступления заболевание продолжалось уже 4 недели, положительного эффекта от проводившегося лечения топическими формами кантаридина (препарат с местным раздражающим и кератолитическим действием) и имиквимода (иммунномодулятор) получено не было.
В анамнезе – атопический дерматит средней степени тяжести, пищевая аллергия на белки коровьего молока и куриные яйца. В семейном анамнезе данных за иммунодефициты не выявлено.
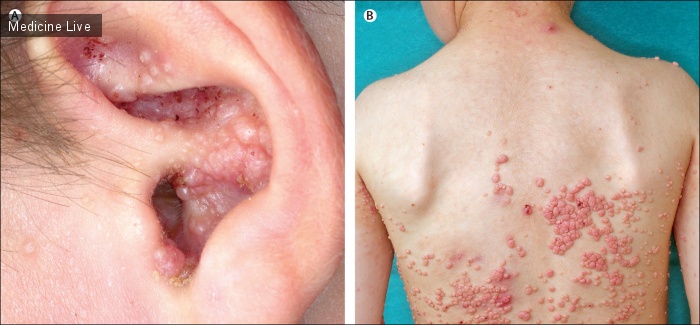
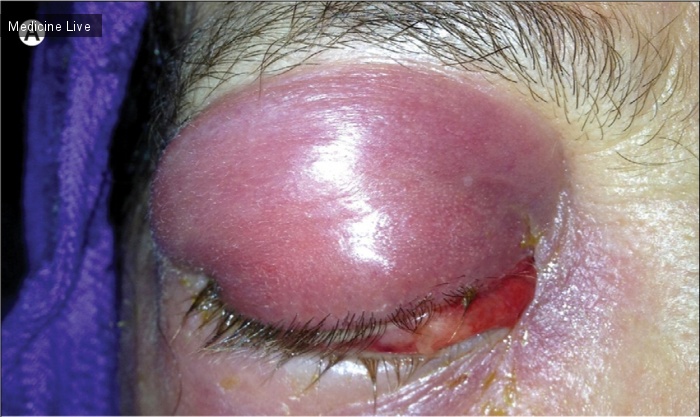
При осмотре, на кожных покровах туловища, области гениталий, ушных раковин и век определялись распространенные высыпания, типичные для контагиозного моллюска (изображения А и В). Затылочные и поднижнечелюстные лимфоузлы были увеличены.
Читать дальше →
В анамнезе – атопический дерматит средней степени тяжести, пищевая аллергия на белки коровьего молока и куриные яйца. В семейном анамнезе данных за иммунодефициты не выявлено.
При осмотре, на кожных покровах туловища, области гениталий, ушных раковин и век определялись распространенные высыпания, типичные для контагиозного моллюска (изображения А и В). Затылочные и поднижнечелюстные лимфоузлы были увеличены.

Читать дальше →

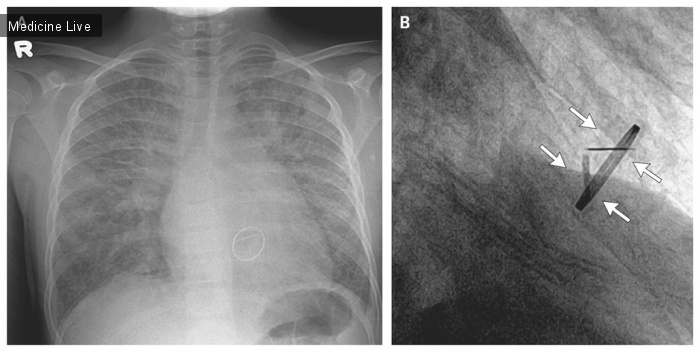

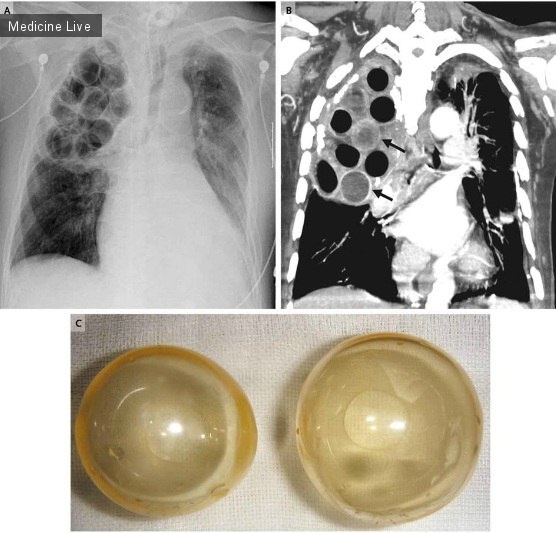 Причиной госпитализации 86-летнего мужчины явились неоднократные приступы септического шока, обусловленные MRSA — пневмонией, вызванной наличием в организме штаммов метициллин-резистентного золотистого стафилококка; впоследствии пациент умер от синегнойного сепсиса и пневмонии. В 1948 году у мужчины был диагностирован туберкулез легких и выполнен экстраплевральный пневмолиз с пломбировкой. В качестве пломбировочного материала для заполнения плевральной полости использовался полиметилметакрилат (акриловые или люцитовые шарики). После пломбировки симптомы туберкулеза легких были устранены, других тяжелых инфекций отмечено не было, пока мужчина не был госпитализирован с подозрением на пневмонию спустя 57 лет. Вскрытие показало, что шарики ПММА, использованные для пломбировки (от 3 до 4 см в диаметре) оказались между слоями волокнистой фиброзной ткани, наблюдалась кальцификация плевры и уменьшение воспалительных процессов в легких, что указывало на пневмонию и остаточные изменения после излеченного туберкулеза; признаки активного туберкулеза легких отсутствовали. Рентгеновский снимок и снимок КТ грудной клетки (фото А и В соответственно) демонстрировали наличие шариков ПММА, большинство из которых было прозрачным. Некоторые же оказались врезавшимися в плевральную полость, внутри шариков была мутная жидкость. При сопоставлении со снимком КТ можно увидеть эти шарики с высокоплотной жидкостью (стрелки на фото В). Данная жидкость и кровь пациента послужили питательной средой для развития синегнойной палочки Pseudomonasaeruginosa. Осложнения, возникшие гораздо позже процедуры пломбировки, представляли собой кровоизлияние, появление инфекции и образование свища.
Причиной госпитализации 86-летнего мужчины явились неоднократные приступы септического шока, обусловленные MRSA — пневмонией, вызванной наличием в организме штаммов метициллин-резистентного золотистого стафилококка; впоследствии пациент умер от синегнойного сепсиса и пневмонии. В 1948 году у мужчины был диагностирован туберкулез легких и выполнен экстраплевральный пневмолиз с пломбировкой. В качестве пломбировочного материала для заполнения плевральной полости использовался полиметилметакрилат (акриловые или люцитовые шарики). После пломбировки симптомы туберкулеза легких были устранены, других тяжелых инфекций отмечено не было, пока мужчина не был госпитализирован с подозрением на пневмонию спустя 57 лет. Вскрытие показало, что шарики ПММА, использованные для пломбировки (от 3 до 4 см в диаметре) оказались между слоями волокнистой фиброзной ткани, наблюдалась кальцификация плевры и уменьшение воспалительных процессов в легких, что указывало на пневмонию и остаточные изменения после излеченного туберкулеза; признаки активного туберкулеза легких отсутствовали. Рентгеновский снимок и снимок КТ грудной клетки (фото А и В соответственно) демонстрировали наличие шариков ПММА, большинство из которых было прозрачным. Некоторые же оказались врезавшимися в плевральную полость, внутри шариков была мутная жидкость. При сопоставлении со снимком КТ можно увидеть эти шарики с высокоплотной жидкостью (стрелки на фото В). Данная жидкость и кровь пациента послужили питательной средой для развития синегнойной палочки Pseudomonasaeruginosa. Осложнения, возникшие гораздо позже процедуры пломбировки, представляли собой кровоизлияние, появление инфекции и образование свища.