Кистозные бронхоэктазы
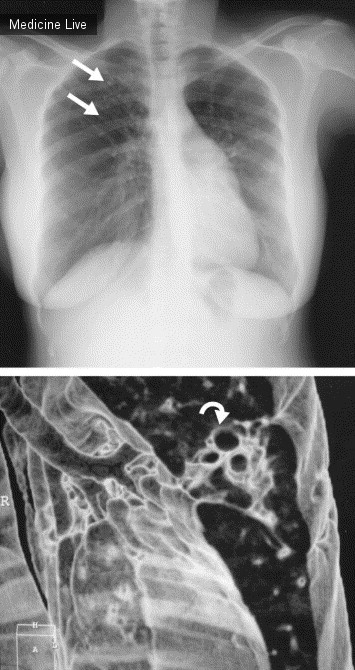
22-летняя женщина родом из Руанды была направлена в наше респираторное отделение с хроническим кашлем. Несколько лет назад она лечилась от туберкулеза легких. Рентгенограмма грудной клетки показала несколько кальцинированных узелков в правой верхней доле, соответствующих кальцинированной гранулеме ( рисунок, вверху, стрелки). Многосрезовая КТ выполнялась при полном вдохе в течение 20 с с использованием КТ последнего поколения (MX8000 IDT, Philips, Нидерланды), который способен получать 16 срезов диаметром 1 мм за долю секунды. На нем отмечено наличие кистозных бронхоэктазов в верхнем сегменте левой нижней доли ( рисунок, внизу, стрелка: косая проекция с методикой объемной визуализации).
Читать дальше →

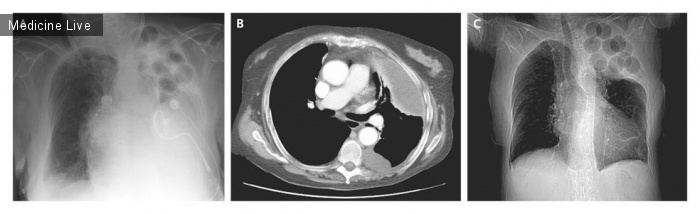

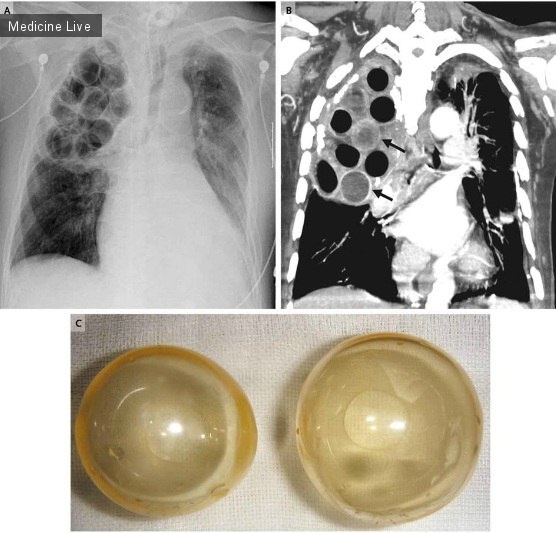 Причиной госпитализации 86-летнего мужчины явились неоднократные приступы септического шока, обусловленные MRSA — пневмонией, вызванной наличием в организме штаммов метициллин-резистентного золотистого стафилококка; впоследствии пациент умер от синегнойного сепсиса и пневмонии. В 1948 году у мужчины был диагностирован туберкулез легких и выполнен экстраплевральный пневмолиз с пломбировкой. В качестве пломбировочного материала для заполнения плевральной полости использовался полиметилметакрилат (акриловые или люцитовые шарики). После пломбировки симптомы туберкулеза легких были устранены, других тяжелых инфекций отмечено не было, пока мужчина не был госпитализирован с подозрением на пневмонию спустя 57 лет. Вскрытие показало, что шарики ПММА, использованные для пломбировки (от 3 до 4 см в диаметре) оказались между слоями волокнистой фиброзной ткани, наблюдалась кальцификация плевры и уменьшение воспалительных процессов в легких, что указывало на пневмонию и остаточные изменения после излеченного туберкулеза; признаки активного туберкулеза легких отсутствовали. Рентгеновский снимок и снимок КТ грудной клетки (фото А и В соответственно) демонстрировали наличие шариков ПММА, большинство из которых было прозрачным. Некоторые же оказались врезавшимися в плевральную полость, внутри шариков была мутная жидкость. При сопоставлении со снимком КТ можно увидеть эти шарики с высокоплотной жидкостью (стрелки на фото В). Данная жидкость и кровь пациента послужили питательной средой для развития синегнойной палочки Pseudomonasaeruginosa. Осложнения, возникшие гораздо позже процедуры пломбировки, представляли собой кровоизлияние, появление инфекции и образование свища.
Причиной госпитализации 86-летнего мужчины явились неоднократные приступы септического шока, обусловленные MRSA — пневмонией, вызванной наличием в организме штаммов метициллин-резистентного золотистого стафилококка; впоследствии пациент умер от синегнойного сепсиса и пневмонии. В 1948 году у мужчины был диагностирован туберкулез легких и выполнен экстраплевральный пневмолиз с пломбировкой. В качестве пломбировочного материала для заполнения плевральной полости использовался полиметилметакрилат (акриловые или люцитовые шарики). После пломбировки симптомы туберкулеза легких были устранены, других тяжелых инфекций отмечено не было, пока мужчина не был госпитализирован с подозрением на пневмонию спустя 57 лет. Вскрытие показало, что шарики ПММА, использованные для пломбировки (от 3 до 4 см в диаметре) оказались между слоями волокнистой фиброзной ткани, наблюдалась кальцификация плевры и уменьшение воспалительных процессов в легких, что указывало на пневмонию и остаточные изменения после излеченного туберкулеза; признаки активного туберкулеза легких отсутствовали. Рентгеновский снимок и снимок КТ грудной клетки (фото А и В соответственно) демонстрировали наличие шариков ПММА, большинство из которых было прозрачным. Некоторые же оказались врезавшимися в плевральную полость, внутри шариков была мутная жидкость. При сопоставлении со снимком КТ можно увидеть эти шарики с высокоплотной жидкостью (стрелки на фото В). Данная жидкость и кровь пациента послужили питательной средой для развития синегнойной палочки Pseudomonasaeruginosa. Осложнения, возникшие гораздо позже процедуры пломбировки, представляли собой кровоизлияние, появление инфекции и образование свища.