Парадоксальная эмболия – миграция тромба через открытое овальное окно.

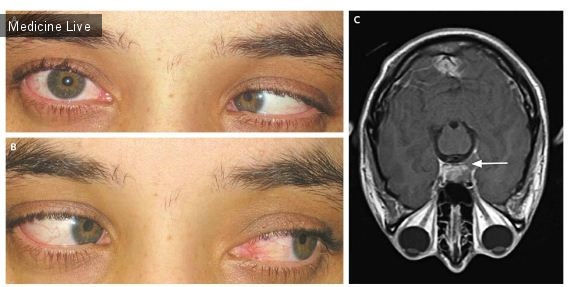
46-лентний мужчина с избыточной массой тела поступил в отделение неотложной помощи в связи с приступом онемения и похолодания обеих рук, одышкой и болями в груди в предшествующие 48 часов. В процессе осмотра было обнаружено отсутствие пульсации лучевой артерии. После артериографии, выявившей эмболы в правой плечевой и левой подкрыльцовой артерии, пациенту провели двустороннюю брахиальную эмболэктомию, после чего нормальное кровообращение было восстановлено. Из-за подозрений на пародоксальную эмболию было так же решено сделать двухдименсионную чреспищеводную ЭхоКГ с датчиком OmniPlane. На фото А показано изображение сердца в наклонном сечении (50 °) на уровне корня аорты. Большой тромб (Т) мигрирует через правое предсердие (RA) в левое предсердие (LA) через открытое овальное окно. Выполненная трансторакальная ЭхоКГ указала на артериальную септальную аневризму. Пациенту провели экстренную операцию на открытом сердце: на фото В показан извлеченный тромб больших размеров (13 см х 1.5 см) с перетяжкой на уровне прохождения через патологическое отверстие межпредсердной перегородки, устраненное впоследствии. После операции состояние пациента улучшилось, симптомов, указывающих на рецидив, не наблюдалось. Обозначения на снимке: IAS — межпредсердная перегородка, TV — трикуспидальный клапан, АО — аорта.
Читать дальше →