Диссеминированный опоясывающий лишай
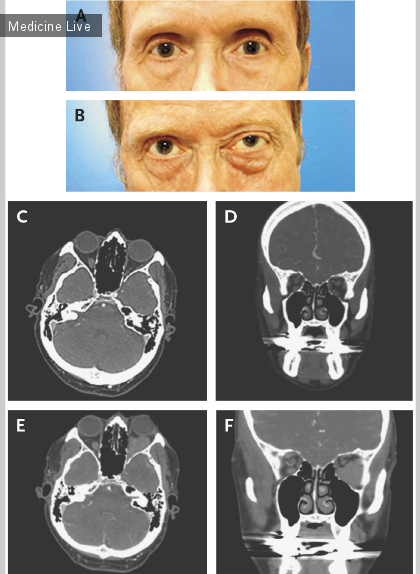
Условно здоровый 57-летний мужчина поступил в отделение неотложной помощи с болью в левой части лица, жжением слизистой языка и диффузной везикулопапулезной сыпью в области груди, спины, а также обоих конечностей. Он сообщил, что на протяжении 2 дней чувствовал изолированные боли лица и заметил околоушные поражения. Его лечащий врач прописал Валацикловир в предыдущий визит, с предполагаемым диагнозом опоясывающего лишая тройничного нерва. Пациент также сообщил, что болел ветрянкой в детстве. Физическое обследование показало везикулярные высыпания вдоль тройничного дерматома V3, в том числе с левой стороны языка и нижней челюсти с аналогичными везикулами на туловище. У больного не наблюдалось паралича лица и других неврологических симптомов, не было также головокружения и боли в глазах. При анализе с использованием флуоресцеина не было обнаружено никаких повреждений в ушном канале и поражений роговицы. Рентгенография грудной клетки и результаты тестирования функции печени были в пределах нормы. В силу того, что пациента беспокоил опоясывающий лишай, ему проводилось лечение Ацикловиром внутривенно. Поражения начали спадать в течение 24 часов с начала приема. Полимеразная цепная реакция образцов, полученных из нижней челюсти, языка, груди оказались положительными на вирус опоясывающего лишая. Тесты на антитела к вирусу иммунодефицита человека 1 и 2 были отрицательными; другие испытания для анализа иммунитета не проводились. Был назначен 2-недельный курс Валацикловира перорально.
Читать дальше →
Читать дальше →