Боль в пальце связанная с заболеванием легких
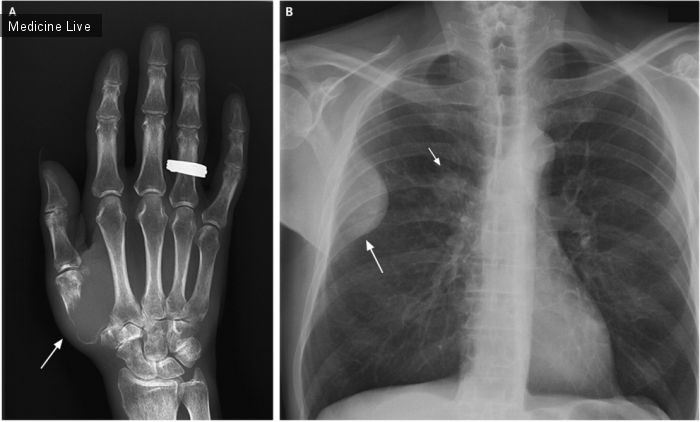
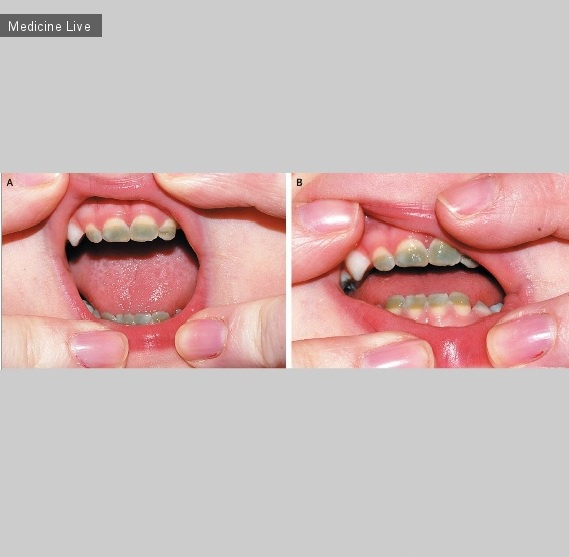
В течении 6 недель 59-летний длительно курящий мужчина отмечал болезненность большого пальца руки, кашель, потерю веса. При осмотре выявлено набухание, покраснение и размягчение тканей в области первой пястной кости правой руки и плотное образование в грудной клетке (d=10см). Лабораторные анализы показали за наличие С-реактивного белка 123мг/л и лейкоцитов 34х109 /л. На рентгенограмме кисти обнаружен остеолизис первой пястной кости (рис.А, стрелка), на рентгенограмме грудной клетки обнаружено уплотнение в субплевральном пространстве (рис.В, длинная стрелка) и опухоль в воротах правого легкого (рис.В, короткая стрелка). Биопсия поражения пястной кости оказалась отрицателена при тесте на бактерии. Окончательный диагноз: аденокарцинома легкого с поражением костей кисти и ребер. Пациент получал
Читать дальше →