Внутримозговая артериовенозная мальформация
28-летний мужчина со спонтанным внутримозговым кровоизлиянием в анамнезе, поступил с новым эпизодом судорожных приступов и потерей сознания.
В возрасте 10 лет, ему была проведена частичная резекция правосторонней внутримозговой артериовенозной мальформации, в исходе – левосторонняя гемиплегия.
У пациента полностью отсутствовало зрение на правый глаз, но острота зрения слева составляла 20/20 с дефектом височного поля в виде гемианопии.
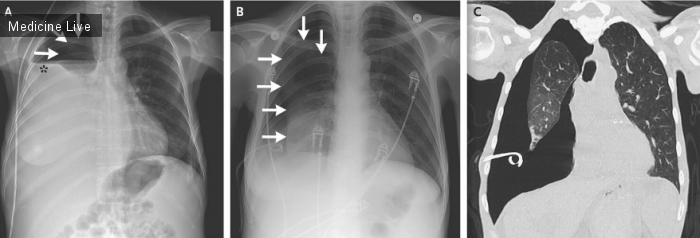
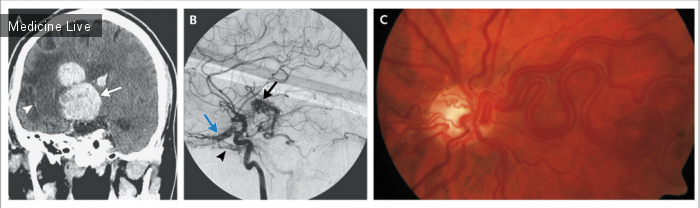
Компьютерная томография без контрастного вещества выявила свежее внутрипаренхиматозное кровоизлияние (Panel A, стрелка), примыкающее к зоне энцефаломаляция (Panel A, наконечник стрелки) справа. При проведении ангиографии обнаружено: остаточная артериовенозная мальформация (Panel B, черная стрелка), а также дополнительная артериовенозная мальформация, расположенная в нижнем отделе передней черепной ямки (Panel B, синяя стрелка) справа от средней линии, которую питали ветви глазной артерии и правого нижнелатерального ствола (Panel B, наконечник стрелки). При офтальмоскопическом исследовании глазного дна выявлена артериовенозная мальформация сетчатки OD (Panel С), в то время как OS — норма.
Пациенту была проведена хирургическая коррекция внутримозговой артериовенозной мальформации.
При последующем осмотре 10 месяцев спустя, его зрение осталось неизменным. У пациента сохраняется левосторонняя гемиплегия, также он продолжает принимать противосудорожные препараты.
Источник: www.nejm.org/doi/full/10.1056/NEJMicm1313525
В возрасте 10 лет, ему была проведена частичная резекция правосторонней внутримозговой артериовенозной мальформации, в исходе – левосторонняя гемиплегия.
У пациента полностью отсутствовало зрение на правый глаз, но острота зрения слева составляла 20/20 с дефектом височного поля в виде гемианопии.
Компьютерная томография без контрастного вещества выявила свежее внутрипаренхиматозное кровоизлияние (Panel A, стрелка), примыкающее к зоне энцефаломаляция (Panel A, наконечник стрелки) справа. При проведении ангиографии обнаружено: остаточная артериовенозная мальформация (Panel B, черная стрелка), а также дополнительная артериовенозная мальформация, расположенная в нижнем отделе передней черепной ямки (Panel B, синяя стрелка) справа от средней линии, которую питали ветви глазной артерии и правого нижнелатерального ствола (Panel B, наконечник стрелки). При офтальмоскопическом исследовании глазного дна выявлена артериовенозная мальформация сетчатки OD (Panel С), в то время как OS — норма.

Пациенту была проведена хирургическая коррекция внутримозговой артериовенозной мальформации.
При последующем осмотре 10 месяцев спустя, его зрение осталось неизменным. У пациента сохраняется левосторонняя гемиплегия, также он продолжает принимать противосудорожные препараты.
Источник: www.nejm.org/doi/full/10.1056/NEJMicm1313525