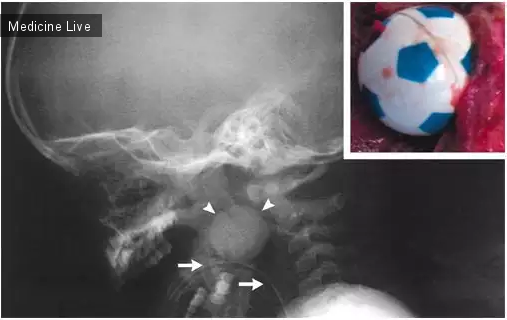
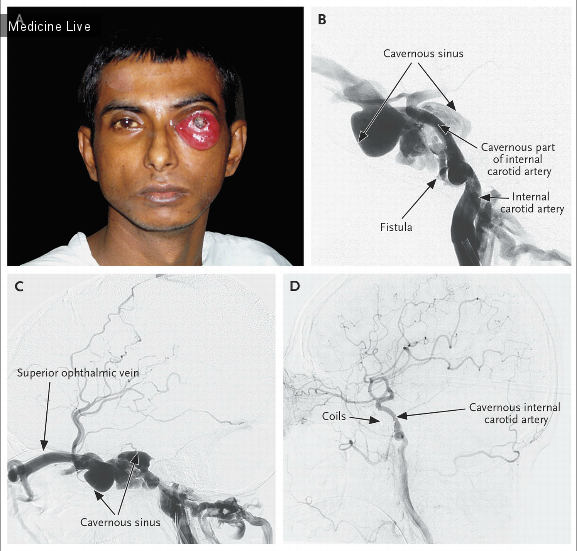
Кожная волчанка - пятно, которое никогда не исчезнет
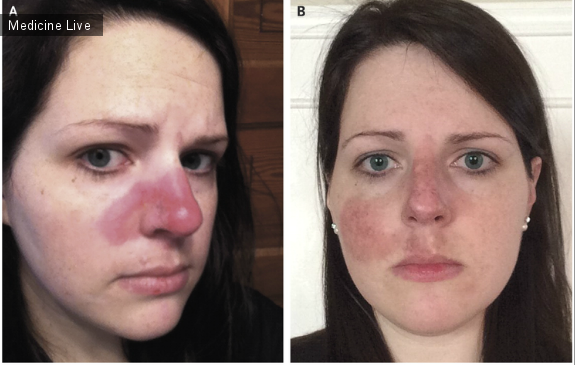
Пациентка 28 лет поступила с эритемой в области носа и носогубного треугольника, которая появилась после того как пациентка попыталась удалить воспаленное болезненное образование, напоминающее прыщик.Предполагая рожистое воспаление, пациентке назначен клоксациллин, эффект от лечения был незначительный. Однако, несмотря на прием клоксациллина, наблюдаллось ухудшение состояния пораженной области(изображение А), потребовавшее введение антибиотика внутривенно без эффекта.Пациентка сообщает, что находилась некое время на солнце, до того как заметила симптомы.Последующие лабораторные тесты были позитивны для антиядерных антител: анти-Ro(2.7, норма<1), анти-La(>8.0, норма <1.0) и показал уровень белков воспаления С3 1,13г/л(норма 0,79-1,52г/л) и С4 0,17г/л(норма 0,16-0,38). Образец биопсии пораженного участка кожи правой щеки показал пограничный вакуольный дерматит и периваскулярную и перифолликулярную инфильтрацию дермы- постоянные признаки дискоидной эритематозной волчанки, одной из форм кожной эритематозной волчанки. Провоцирующим фактором для возникновения кожной эритематозной волчанки является пребывание на солнце, типичная область поражения -щеки с переходом на переносицу и назолабиальная область.
Читать дальше →