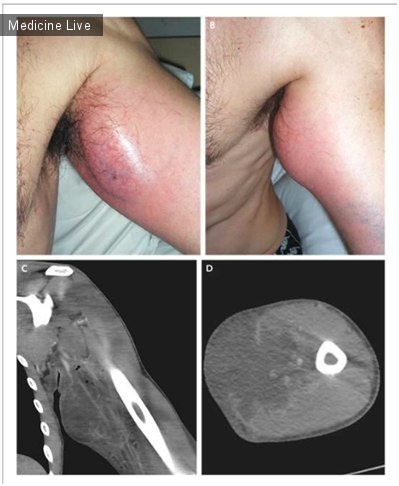
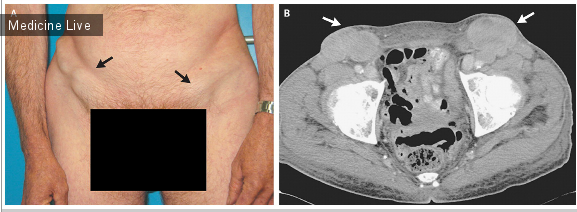
Лимбальный дермоид
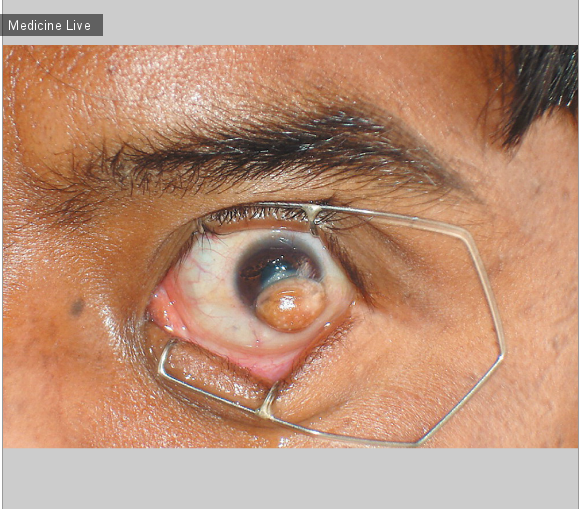
У мальчика 14 лет имеется образование в левом глазу с рождения, которое привело к незначительному нарушению зрения; также имеется чувство инородного тела и косметический дефект. В семейном анамнезе подобные случаи отсутствуют. При осмотре обнаружена твердая, буровато-желтая, яйцеобразная масса с частично ороговевшим эпителием, вовлекающая нижневисочный квадрант у лимба и 1/3 часть роговицы. Периферические и системные аномалии не были выявлены. Острота зрения 6/6 на правом глазу и 6/18 (20/60) на левом. Обследования при помощи щелевой лампы, офтальмоскопии и ультразвукового исследования были в пределах нормы, внутриглазное давление также в норме. Лимбальный или роговичный дермоид-это редкая врожденная опухоль, содержащая эктодермальные и мезодермальные элементы в различных пропорциях. Они часто требуют лечение для коррекции косметического и зрительного дефектов.
Читать дальше →