Риносклерома
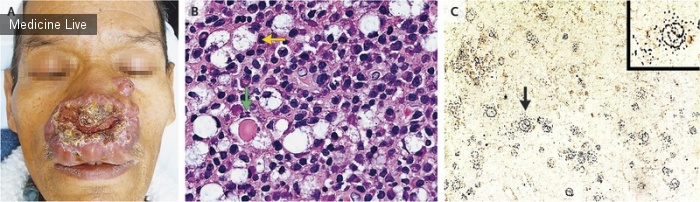
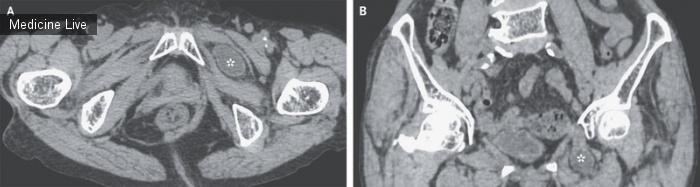
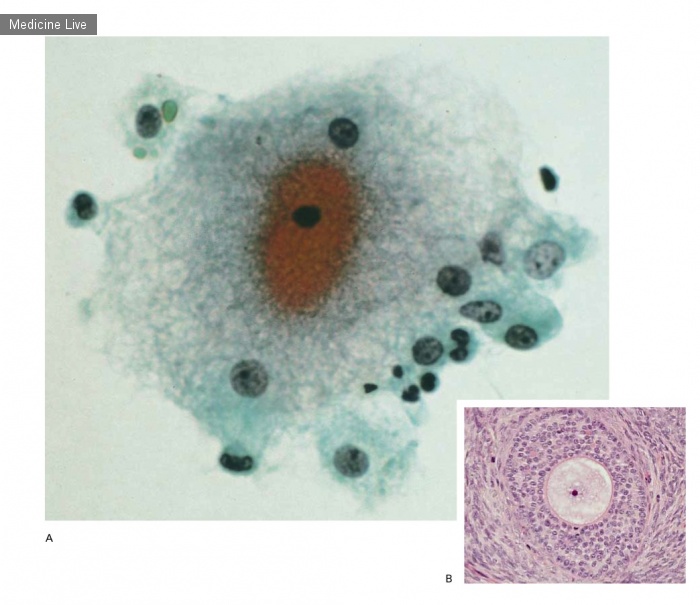
63-летний мужчина представил 10-летнюю историю массового роста в центральной области лица с вовлечением носа и верхней губы. Он прожил всю свою жизнь в изолированном тропическом районе Мексики и ранее не лечился от этого заболевания. Физическое обследование выявило системно здорового человека с двусторонней облитерацией ноздрей, инфильтрацией неба и потерей верхних зубов (панель А). Гистопатологическое исследование выявило пенистые макрофаги (клетки Микулича; Панель B, желтая стрелка; гематоксилин и эозин) с интрацитоплазматическими плазматическими клетками бацилл с телами Рассела (зеленая стрелка). Культура фрагментов ткани показала присутствие клебсиеллы. Панель С показывает внутриклеточную Klebsiella rhinoscleromatis (черная стрелка; Warthin-Starry stain), но клеточные формы четко не показаны; вставка показывает интересующую область в большем масштабе. Риносклерома — это хроническая бактериальная инфекция, которая обычно вызывается грамотрицательной бациллой K. rhinoscleromatis. Другие состояния, которые могут быть связаны с центральным разрушением лица, включают гигантско-клеточный рак, естественную Т-клеточную лимфому-киллер, гранулематоз с полиангиитом, туберкулез, проказу, лейшманиоз, бластомикоз, криптококкоз и сифилис. Пациенту было предложено лечение ципрофлоксацином, но он предпочел использовать традиционную мексиканскую фитотерапию и был потерян для последующего наблюдения.
Источник: www.nejm.org/doi/full/10.1056/NEJMicm1411602
Перевод: Казибекова М.Н.