Диссеминированная болезнь Лайма
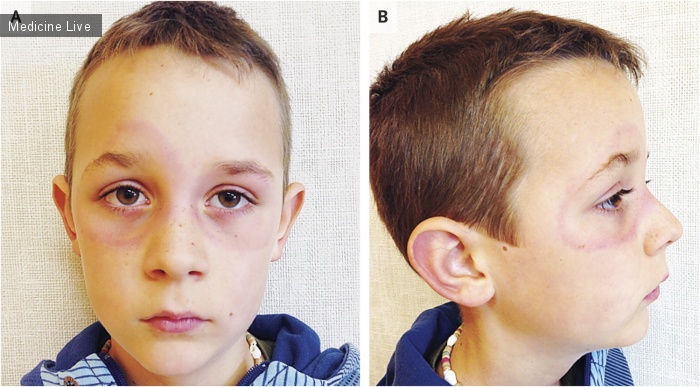
8-летний мальчик доставлен с 10-дневной периорбитальной сыпью, которой предшествовали боли в колене, лихорадка, головная боль. Во время прогулки в лесу за 3 недели до поступления в клинику он был укушен в заднюю поверхность правого колена двумя клещами, которые были удалены через 2 дня. При осмотре у него была замечена мигрирующая эритема периорбитально(фото А и В), а также на передней части правого колена, на правой подмышечной области и на ягодицах. Серологические исследования были примечательны: уровень антител IgG бактерии Borrelia burgdorferi 0,58 (нормальное значение индекса Лайма, <0,20), уровень анти-VlsE IgG В. burgdorferi sensu lato(прим. пер. в широком смысле) 75,5 кЕд на литр (нормальный уровень <16,0), и уровень антител IgM B. burgdorferi 5,85 (нормальное значение индекса Лайма, <0,20). Иммуноблот-анализ (прим.пер. обнаружение антигена с помощью антитела контактным способом) на антитела IgG и IgM B. garinii был положительным. Мигрирующая эритема является частым проявлением(манифестацией) раннего диссеминирования болезни Лайма. Тем не менее, проявления болезни могут быть различны, как показано в данном случае. Пациент получил лечение амоксициллином
Читать дальше →


