Аспергиллома
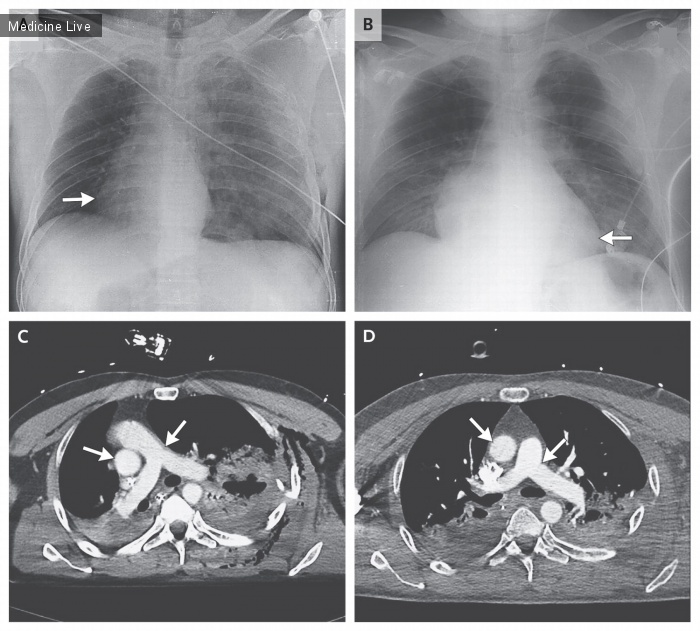
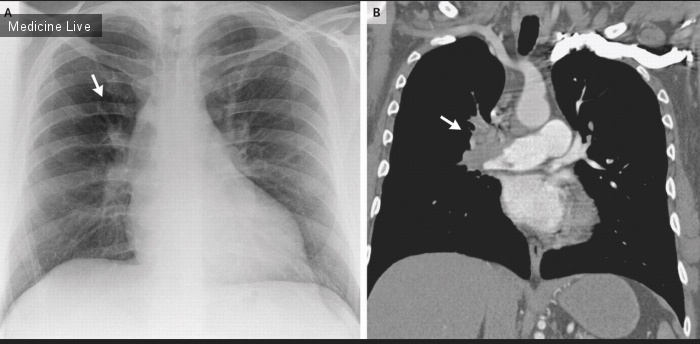
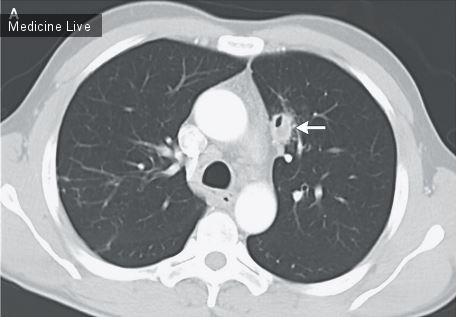
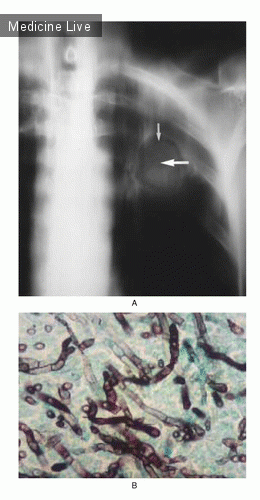
Мужчина 67 лет, получал симптоматическое лечение по поводу туберкулеза,15 лет назад, рисунок 1, в настоящий момент, в течении 3-х недель отмечает кровохарканье, не сопровождающееся лихорадкой, ознобом, недомоганием, ночной потливостью, потерей веса, или другой симптоматикой. Пациент также, не жаловался на боль в груди, выделения мокроты, или другие легочные симптомы. У него не был ослаблен иммунитет. При КТ грудной клетки выявлена полость в верхней доле левого легкого, которая имеет плотное содержимое (указано большой стрелкой), отесняется прослойкой воздуха от стенки (указано маленькой стрелкой). При бронхоскопии, выполненной до операции, не обнаружено эндобронхиальных поражений и опухолей. Лобэктомия, была выполнена в период кровохарканья, предполагаемый диагноз «грибкового шара» был подтвержден. Полученный очаг, при лобэктомии, на разрезе имел перегородки, дихотомически ветвящиеся гифы, гриба рода Aspergillus.
Читать дальше →

Читать дальше →