Свободно перемещающийся в брюшине объект

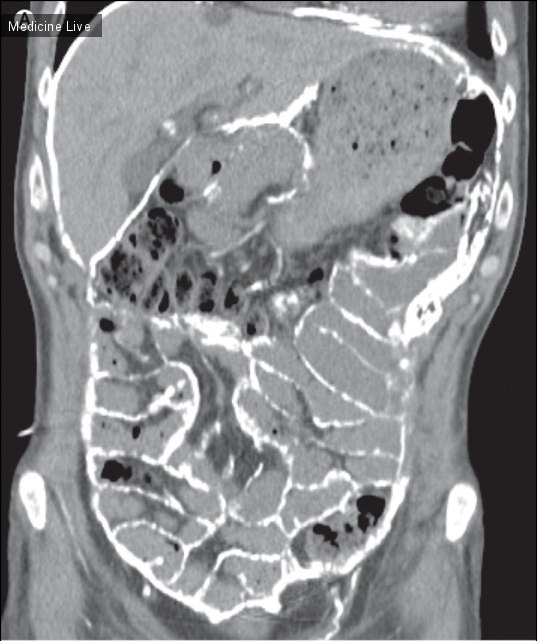
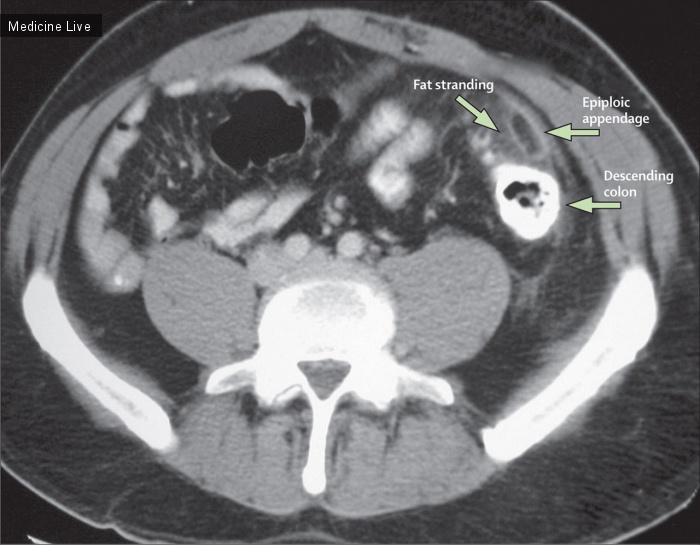
62-летний мужчина обратился в клинику по поводу частого мочеиспускания на протяжении последних 20 лет. Физический осмотр и лабораторные исследования непримечательны. КТ брюшной полости и таза выявило 8.5-сантиметровое образование по срединной линии с центральной кальцификацией (рисунок А, красная стрелка), расположенное над мочевым пузырем и сдавливающее его (рисунок А, синяя стрелка). Лапароскопия выявила свободно перемещающееся гладкое, упругое, эластичное образование размером 10х9.5х7.5 см и весом 220г (Рисунки В и С). Образец сечения состоял из нескольких слоев; зеленые чернила использованы для обозначения границ сечения (Рисунок D). Гистологически, образование содержало преимущественно бесклеточную, слоистую фиброзную ткань; в центре образец содержал белковый материал с фибриноидным некрозом, окруженным кольцом кальцификации. Результаты указывают на брюшинное свободно перемещающееся тело, образование, предположительно образованное из подвергшегося инфаркту, скрученного и отделенного жирового привеска, который преобразовался в фиброидную массу. Такие образования часто протекают бессимптомно, когда они малы, но они могут быть достаточно большими, чтобы вызвать внешнее сдавливание, характеризующееся кишечной непроходимостью, задержкой мочи или (как в этом случае) частым мочеиспусканием.
Читать дальше →