Липодистрофия, ассоциированная с ингибиторами ВИЧ-протеазы
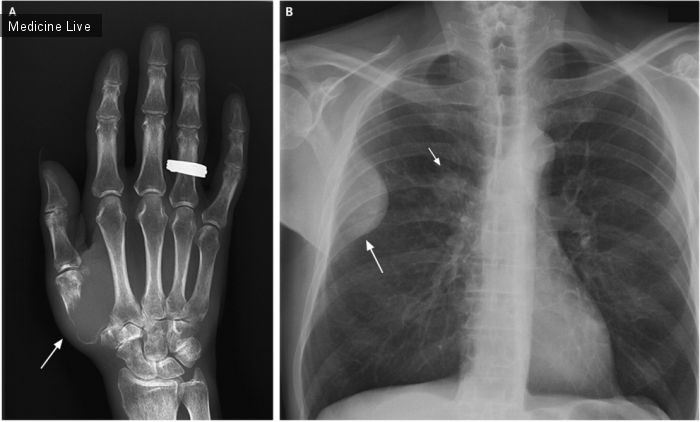
На изображени 1А мужчина, 53 года, инфицированный вирусом иммунодефицита человека (ВИЧ), ассоциированный с лимфомой в стадии ремиссии с 1987 года.
Количество CD4+ лимфоцитов – 510 клеток в кубическом миллилитре, нагрузка РНК ВИЧ- 5000 копий в миллилитре. Дополнительное назначение Индинавира, ингибитора ВИЧ-протеазы, в дозе 800 мг три раза в день, к его обычному режиму антиретровирусной терапии Зидавудином и Ламивудином, привело к снижению нагрузки вирусной РНК до не определяемого уровня и повышению числа CD4+ до 918 клеток в кубическом миллилитре. Измерение холестерола (298 мг/дл [7,7 ммоль/л]; референтные значения, < 193 мг/дл [5,0 ммоль/л,]), триглицеридов (239 мг/дл [2,7 ммоль/л]; референтные значения, < 177 мг/дл [2,0 ммоль/л)] и С-пептида (4 нг/л; референтные значения 0,9 -1,8 нг/л) на тощак выявили у пациента гиперхолестеринемию, гипертриглицеридемию и инсулиновую резистентность. Снижение толерантности к глюкозе диагностировано на основании глюкозотолерантного теста (глюкоза крови натощак — 108 мг/дл [6,0 ммоль/л], глюкоза крови через 2 часа – 176 мг/дл [9,8 ммоль/л].
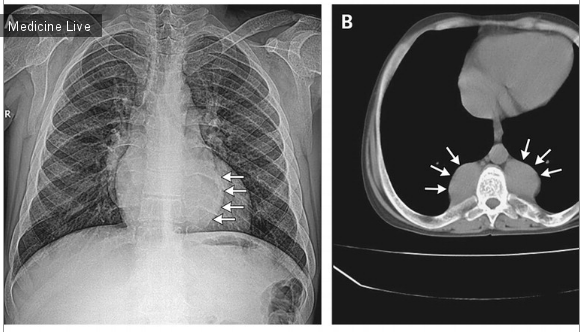
За период с 3 по 7 месяц, после назначения Индинавира, отмечалось уменьшение подкожно-жировой клетчатки на лице ( изображение А), верхних конечностях, ягодицах и нижних конечностях, вены на руках и ногах стали выступать. Одновременно наблюдалось центральные ожирение и увеличение подкожно-жировой клетчатки в шейно-спинном отделе, так называемый «горб буйвола»( изображение С). Потеря массы тела была подтверждена методом двойной энергетической рентгеновской абсорбциометрии (DEXA).
Клинически: масса и сила мышц в норме, увеличения органов брюшной полости, новообразований брюшной полости, асцита не выявлено. Концентрация кортизола в плазме крови натощак 11 нг/дл (308 нмоль/л; референтные значения 7-22 нг/дл [200-600 нмоль/л]. Данные изменения продолжали прогрессировать на протяжении девятнадцати месяцев терапии. Пациент выразил озабоченность в необходимости продолжения терапии Индинавиром, вследствие неудовлетворенности своим внешним видом ( друг сказал, что он выглядит как больной СПИДом) и потенциально высоким риском развития сердечно-сосудистых заболеваний в отдаленном периоде.
Читать дальше →
Количество CD4+ лимфоцитов – 510 клеток в кубическом миллилитре, нагрузка РНК ВИЧ- 5000 копий в миллилитре. Дополнительное назначение Индинавира, ингибитора ВИЧ-протеазы, в дозе 800 мг три раза в день, к его обычному режиму антиретровирусной терапии Зидавудином и Ламивудином, привело к снижению нагрузки вирусной РНК до не определяемого уровня и повышению числа CD4+ до 918 клеток в кубическом миллилитре. Измерение холестерола (298 мг/дл [7,7 ммоль/л]; референтные значения, < 193 мг/дл [5,0 ммоль/л,]), триглицеридов (239 мг/дл [2,7 ммоль/л]; референтные значения, < 177 мг/дл [2,0 ммоль/л)] и С-пептида (4 нг/л; референтные значения 0,9 -1,8 нг/л) на тощак выявили у пациента гиперхолестеринемию, гипертриглицеридемию и инсулиновую резистентность. Снижение толерантности к глюкозе диагностировано на основании глюкозотолерантного теста (глюкоза крови натощак — 108 мг/дл [6,0 ммоль/л], глюкоза крови через 2 часа – 176 мг/дл [9,8 ммоль/л].
За период с 3 по 7 месяц, после назначения Индинавира, отмечалось уменьшение подкожно-жировой клетчатки на лице ( изображение А), верхних конечностях, ягодицах и нижних конечностях, вены на руках и ногах стали выступать. Одновременно наблюдалось центральные ожирение и увеличение подкожно-жировой клетчатки в шейно-спинном отделе, так называемый «горб буйвола»( изображение С). Потеря массы тела была подтверждена методом двойной энергетической рентгеновской абсорбциометрии (DEXA).
Клинически: масса и сила мышц в норме, увеличения органов брюшной полости, новообразований брюшной полости, асцита не выявлено. Концентрация кортизола в плазме крови натощак 11 нг/дл (308 нмоль/л; референтные значения 7-22 нг/дл [200-600 нмоль/л]. Данные изменения продолжали прогрессировать на протяжении девятнадцати месяцев терапии. Пациент выразил озабоченность в необходимости продолжения терапии Индинавиром, вследствие неудовлетворенности своим внешним видом ( друг сказал, что он выглядит как больной СПИДом) и потенциально высоким риском развития сердечно-сосудистых заболеваний в отдаленном периоде.
Читать дальше →