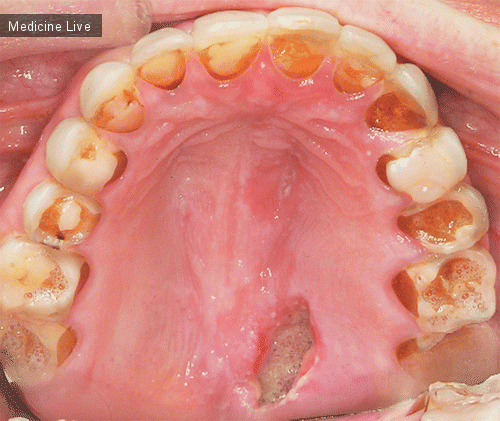
Пациентка 71 года, без серьезных хронических заболеваний в анамнезе, в августе 2013 г была направлена в терапевтическое отделение Vall dґHebron University Hospital (Испания) с жалобами на боли в суставах, которые беспокоили ее на протяжении 1 месяца. Также у нее наблюдалось развитие уплотнения кожи и мягких тканей – данные изменения сначала возникли на нижних конечностях, а затем распространились на туловище и верхние конечности; наиболее выражены они были в дистальных отделах конечностей.
При осмотре отмечалась легкая эритема и отечность нижних конечностей, уплотнение кожи и подкожных слоев на нижних и верхних конечностях, поясничной области и в районе молочных желез. На обоих предплечьях отмечался симптом «желобков» – линейные «вдавления» кожи по ходу поверхностных вен, которые становились более заметными на приподнятой конечности (изображение, стрелками).

В анализах крови отмечалась эозинофилия с абсолютным содержанием эозинофилов до 5,2*10^9/л (норма < 0,7*10^9/л). Выполнена биопсия кожи и скелетных мышц – при гистологическом исследовании определялась макрофагальная, с небольшим количеством эозинофилов, инфильтрация фасций, воспалительные изменения перимизия и выраженная эозинофильная инфильтрация вокруг кровеносных сосудов. Данная картина свидетельствовала об эозинофильном фасциите.
Пациентке проводилась терапия преднизолоном перорально с начальной дозой 1 мг/кг массы тела/сутки, а затем постепенным снижением на 10 мг в течение каждых 2 недель до достижения поддерживающей дозы в 10 мг/сутки. Через 3 месяца после начала лечения глюкокортикоидами в качестве препарата второй линии был назначен метотрексат, на фоне приема которого стало отмечаться быстрое снижение уровня эозинофилов в крови и разрешение изменений кожи. Однако сохранялись, с небольшой положительной динамикой, явления уплотнения подкожных слоев. Со стороны этих изменений явные улучшения стали отмечаться только на 10-й месяц от начала заболевания, в первую очередь в области верхних конечностей (которые была вовлечены в процесс последними). Пациентка продолжала получать метотрексат и глюкокортикоиды.
Эозинофильный фасциит является относительно редким склеродермоподобным заболеванием, впервые описанным Shulman в 1974 г. Для него типично
Читать дальше →