Плоскоклеточная трансформация базальноклеточного рака с развитием лекарственной устойчивости
Сообщение от Katherine J. Ransohoff, B.A., Jean Y. Tang, M.D., Ph.D., Kavita Y. Sarin, M.D., Ph.D., опубликовано в New England Journal of Medicine, September 10, 2015.
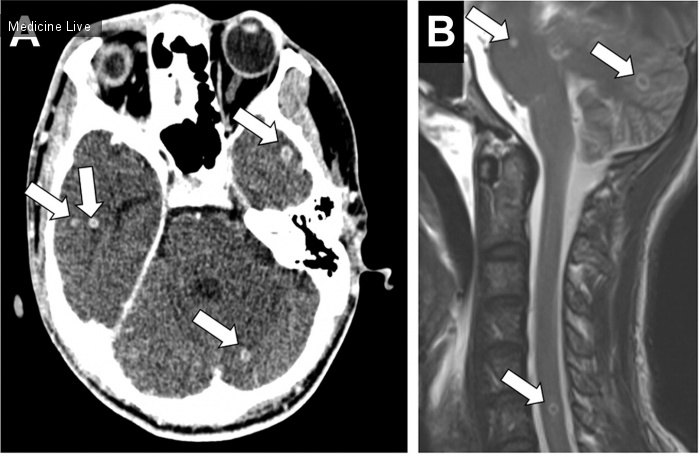
Пусковым механизмом в развитии базальноклеточного рака считается активация сигнального пути Хэджхог* (Hedgehog, Hh), обычно вследствие мутаций в генах, кодирующих рецептор PTCH1 или трансмембранный белок SMO. Висмодегиб ингибирует SMO и, таким образом, оказывается достаточно эффективным средством в лечении распространенных форм базальноклеточного рака. Однако, более чем в 50% наблюдений, к висмодегибу формируется устойчивость, как правило, путем приобретения дополнительных мутаций в SMO [1-3]. Ранее было опубликовано несколько случаев развития плоскоклеточного рака из ложа удаленной базальноклеточной опухоли после терапии висмодегибом [4]. Однако не было окончательно установлено, происходили ли эти плоскоклеточные опухоли из клона первичного базальноклеточного рака или из независимых клеток-предшественников. В данной статье мы описываем случай генетически подтвержденной трансформации фенотипа опухоли из базальноклеточного в плоскоклеточный, произошедшей на фоне терапии висмодегибом.
Пациентка 62 лет поступила с диагнозом базальноклеточного рака. На кожных покровах левой половины спины определялась первичная опухоль размерами 7*7 см (изображение А, левая половина – внешний вид первичного новообразования до лечения), кроме того был выявлен метастаз в левый подмышечный лимфоузел (изображения В и С, соответственно – гистологическая картина базальноклеточного рака в биоптатах из первичной опухоли и ее метастаза в левой подмышечной области, окраска гематоксилином и эозином).

Читать дальше →
Пусковым механизмом в развитии базальноклеточного рака считается активация сигнального пути Хэджхог* (Hedgehog, Hh), обычно вследствие мутаций в генах, кодирующих рецептор PTCH1 или трансмембранный белок SMO. Висмодегиб ингибирует SMO и, таким образом, оказывается достаточно эффективным средством в лечении распространенных форм базальноклеточного рака. Однако, более чем в 50% наблюдений, к висмодегибу формируется устойчивость, как правило, путем приобретения дополнительных мутаций в SMO [1-3]. Ранее было опубликовано несколько случаев развития плоскоклеточного рака из ложа удаленной базальноклеточной опухоли после терапии висмодегибом [4]. Однако не было окончательно установлено, происходили ли эти плоскоклеточные опухоли из клона первичного базальноклеточного рака или из независимых клеток-предшественников. В данной статье мы описываем случай генетически подтвержденной трансформации фенотипа опухоли из базальноклеточного в плоскоклеточный, произошедшей на фоне терапии висмодегибом.
Пациентка 62 лет поступила с диагнозом базальноклеточного рака. На кожных покровах левой половины спины определялась первичная опухоль размерами 7*7 см (изображение А, левая половина – внешний вид первичного новообразования до лечения), кроме того был выявлен метастаз в левый подмышечный лимфоузел (изображения В и С, соответственно – гистологическая картина базальноклеточного рака в биоптатах из первичной опухоли и ее метастаза в левой подмышечной области, окраска гематоксилином и эозином).

Читать дальше →