Некроз языка при гигантоклеточном артериите
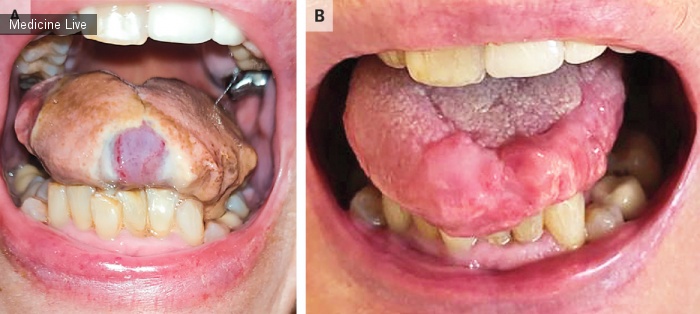
74-летняя женщина поступила в отделение неотложной помощи с 3-дневной историей головной боли и отека языка с сопутствующей болью, а также с несколькими часами слепоты на правый глаз. При физикальном осмотре язык был обесцвечен и изъязвлен (рисунок А), а правая височная артерия утолщена. Лабораторные исследования выявили скорость оседания эритроцитов 42 мм в час (референтное значение <42) и уровень С-реактивного белка 169 мг на литр (референтный диапазон от 0 до 5). В биоптатах височных артерий были обнаружены гигантские клетки и воспалительный инфильтрат по всей стенке сосуда, что подтвердило диагноз гигантоклеточного артериита. Лингвальный инфаркт является редким осложнением гигантоклеточного артериита, и это состояние следует учитывать при дифференциальной диагностике некроза языка. Пациент был госпитализирован и получал тоцилизумаб и высокие дозы глюкокортикоидов. К ней вернулось зрение, и ее выписали с планом дальнейшего постепенного снижения дозы глюкокортикоидов. При последующем визите через 2 месяца после обращения некроз языка уменьшился (панель Б).
Источник: www.nejm.org/doi/full/10.1056/NEJMicm2105150
Переводчик: Казибекова М.Н.